Kierownik Zakładu Diagnostyki Obrazowej:
Lek. Tadeusz Zych – lekarz radiodiagnostyki, specjalista w dziedzinie chorób wewnętrznych
Lekarze:
Lek. Ashenafi Seyoum – specjalista radiolog
Lek. Aleksandra Kowalska – specjalista w zakresie radiodiagnostyki, lekarz chorób płuc
Lek. Beata Januś – specjalista radiologii i diagnostyki obrazowej
Lek. Tomasz Rymarczyk – radiolog, specjalista w dziedzinie chorób wewnętrznych
Lek. Anna Radwan-Puła – specjalista radiolog
Lokalizacja
Zakład Diagnostyki Obrazowej znajduje się na drugim piętrze budynku SP ZOZ w Brzesku.
Godziny Pracy
- Badania rtg pacjentów ambulatoryjnych wykonywane są:
od poniedziałku do piątku w godzinach od 07:00 do 17:00. - Badania TK wykonywane w ramach umowy podpisanej z MOW NFZ w Krakowie wykonywane są:
poniedziałek, wtorek, czwartek, piątek od godz. 08:00 do 13:00 oraz we środy od godz. 08:00 do 14.35, wg. ustalonych terminów. - Badania USG pacjentów ambulatoryjnych wykonywane są:
od poniedziałku do piątku w godzinach od 07:30 do 15:00.
Wydawanie wyników dla pacjentów ambulatoryjnych odbywa się w Rejestracji Zakładu Diagnostyki Obrazowej- II piętro (od strony przychodni):
-
- od poniedziałku do piątku w godzinach od 07:00 do 17:00
- za okazaniem dowodu osobistego lub pisemnego upoważnienia.
Zakład Diagnostyki Obrazowej w trybie dyżurowym czynny jest całą dobę.
Ważne telefony:
-
- Rejestracja Zakładu Diagnostyki Obrazowej – 14 66 21 377
- Rejestracja Pracowni USG – 14 66 21 370
- Centrala SP ZOZ – 14 66 21 000
Zakres działalności:
Zakład Diagnostyki Obrazowej wykonuje badania na potrzeby:
- Oddziałów szpitalnych
- Pacjentów ambulatoryjnych Podstawowej Opieki Zdrowotnej i Poradni Specjalistycznych
- Pacjentów ambulatoryjnych ze skierowaniami od lekarzy z gabinetów prywatnych
- Pacjentów bez skierowań do:
- zdjęć zębowych (w tych przypadkach badania wykonywane są odpłatnie)
- badań mammograficznych w ramach bezpłatnego Programu profilaktyki raka piersi (grupa wiekowa od 50 do 69 lat ) – bezpłatnie
- Zakładów Pracy – badania okresowe
Pracownie Zakładu Diagnostyki Obrazowej:
- Pracownia RTG Ogólnodiagnostyczna
- Pracownia Mammografii
- Pracownia Tomografii Komputerowej
- Pracownia USG
- Pracownia Densytometryczna.
 UWAGA!
UWAGA!
Jeśli istnieje prawdopodobieństwo, że jesteś w ciąży – koniecznie powiadom o tym lekarza, operatora aparatu lub inną osobę z personelu zakładu PRZED wykonaniem badania rtg !!!
Pracownia RTG Ogólnodiagnostyczna
W Pracowni RTG Ogólnodiagnostycznej na drugim piętrze szpitala znajdują się aparaty rentgenowskie typu :
- FDR Visionary Suite – aparat rtg ogólnodiagnostyczny
- FDR Smart X – aparat rtg ogólnodiagnostyczny
- MbildArt Evolution – aparat do zdjęć przyłóżkowych
- TXL-Plus4-ADR – aparat do zdjęć przyłóżkowych
- Planmeca Intra – aparat do zdjęć zębowych wewnątrzustnych
W pracowni wykonywane są wszystkie badania ogólno-rentgenodiagnostyczne.
Większość z nich nie wymaga od pacjenta żadnego przygotowania i wykonywane są bez wcześniejszego ustalenia terminu badania.
Badania wymagające ustalenia terminu oraz przygotowania do badania to:
- Zdjęcie kręgosłupa LS – należy być na czczo i po wcześniejszym przeczyszczeniu
- Urografia – (przed wykonaniem badania urografii pacjent podpisuje świadomą zgodę na wykonanie badania)
* Przygotowanie do badania rtg kręgosłupa lędźwiowego
* Urografia – informacja dla pacjenta oraz formularz świadomej zgody
* ŚWIADOMA ZGODA PACJENTA NA BADANIE DIAGNOSTYCZNE – UROGRAFIA
Pracownia Mammografii
W Pracowni Mammografii znajduje się mammograf typu FDR MS-3500
W Pracowni wykonywane są badania mammograficzne:
- pacjentek ze skierowaniami od ginekologów
- w ramach Programu profilaktyki raka piersi refundowanego przez Narodowy Fundusz Zdrowia
W programie profilaktyki raka piersi mogą uczestniczyć kobiety co 2 lata w wieku od 45 do 74 lat.
Badanie mammograficzne wymaga wcześniejszego ustalenia terminu badania w Rejestracji Zakładu Diagnostyki Obrazowej, którego można dokonać osobiście lub telefonicznie. Przy rejestracji na badanie konieczne jest podanie numeru PESEL.
Przychodząc na badanie prosimy o zabranie ze sobą dowodu osobistego jak również wszystkich wyników i zdjęć z wykonywanych wcześniej badań mammograficznych.
* Przygotowanie do badania mammografii
Rak piersi jest najczęściej występującym nowotworem złośliwym u kobiet. Każdego roku zapada na tę chorobę ok. 10 tys. Polek, a połowa z nich umiera.
Rak piersi, wykryty we wczesnym stadium, jest niemal całkowicie uleczalny!!!
Badanie jest bezpieczne i niekłopotliwe.
Zapraszamy!
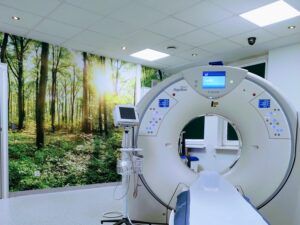
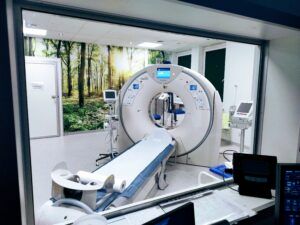
Pracownia Tomografii Komputerowej
W Pracowni Tomografii Komputerowej znajduje się tomograf komputerowy model TSX-303B (Aquilion Prime SP) w konfiguracji TSX-303B/5C – producent – Canon Medical Systems Corporation. Jest to wysokiej klasy 80 rzędowy system umożliwiający uzyskanie160 warstw submilimetrowych (0,5mm) badanego obszaru w czasie jednego pełnego obrotu układu lampa-detektor.
W Pracowni Tomografii Komputerowej wykonuje się badania tomografii komputerowej w obszarach:
- głowy, np. mózgowie, przysadka, oczodoły, zatoki, uszy, uraz
- szyi
- klatki piersiowej, np. przeglądowe, HRCT, śródpiersie (z uwzględnieniem nadbrzusza lub nie), zatorowość
- badania tętnic wieńcowych i serca
- brzucha, np. przeglądowe, wielofazowe na obecność zmian ogniskowych w narządach miąższowych
- miednicy, np. przeglądowe, miednicy kostnej
- kończyny, np. stawy kości, części miękkie
- kręgosłupa i kanału kręgowego, np. szyjny, piersiowy, lędźwiowo-krzyżowy
- angioTK
Każde badanie tomografii komputerowej wymaga wcześniejszego ustalenia terminu w Rejestracji Zakładu Diagnostyki Obrazowej.
Przed wykonaniem badania tomografii komputerowej z podaniem środka kontrastowego pacjent podpisuje świadoma zgodę na wykonanie badania.
* TK z kontrastem – informacja dla pacjenta oraz formularz świadomej zgody
* TK jamy brzusznej lub miednicy – informacja dla pacjenta oraz formularz świadomej zgody
* ŚWIADOMA ZGODA PACJENTA NA BADANIE DIAGNOSTYCZNE – TOMOGRAFIA KOMPUTEROWA Z PODANIEM ŚRODKA KONTRASTOWEGO
Pracownia USG
W Pracowni USG znajduje ultrasonograf TUS-A400 Aplio 400 firmy Toshiba.
Personel:
lek.med. Ashenafi Seyoum
lek.med. Zbigniew Borcz
lek.med. Aleksander Gut
lek.med. Wieńczysław Kamiński
lek.med. Aleksandra Kowalska
lek.med. Stanisława Kuczek
lek.med. Marcin Kuta
lek.med. Marcin Pająk
lek.med. Michał Treszer
lek.med. Witold Ziaja
lek.med. Tadeusz Zych
Pracownia wykonuje badania w zakresie:
- Biopsja aspiracyjna cienkoigłowa tarczycy – celowana
- USG tarczycy i przytarczyc
- USG naczyń szyi – doppler
- USG ślinianek
- USG przezciemiączkowe
- USG piersi
- USG jamy opłucnej
- USG klatki piersiowej
- USG nerek, moczowodów, pęcherza moczowego
- USG brzucha i przestrzeni zaotrzewnowej
- USG gruczołu krokowego
- USG brzucha – inne
- USG naczyń kończyn dolnych – doppler
- Diagnostyka USG macicy ciężarnej – pełna
- USG węzłów chłonnych
- USG wielomiejscowe
- USG macicy nieciężarnej i przydatków
- USG stawów barkowych
- USG stawów łokciowych
- USG stawów rąk lub stawów stóp
- USG stawów biodrowych
- USG stawów kolanowych
- USG moszny w tym jąder i najądrzy
Jak się przygotować?
Wszystko zależy oczywiście od tego, jaki narząd będzie badany. W przypadku USG jamy brzusznej lekarze zalecają wcześniejsze przeczyszczenie jelit oraz zażycie środka przeciw wzdęciom w przeddzień badania (np. Espumisan, Ceolat itp.). Ułatwi to zwłaszcza ocenę trzustki, która u osób źle przygotowanych jest niewidoczna (i wówczas opis brzmi: “…trzustka przesłonięta gazami”).
Duże znaczenie ma odpowiednie przygotowanie się do USG pęcherza moczowego – należy bowiem powstrzymać się z oddawaniem moczu i przyjść z pełnym pęcherzem na badanie. Umożliwia to ocenę tego narządu (pusty pęcherz jest zapadnięty i niewiele można zobaczyć), a poza tym wypełniony pęcherz jest “oknem akustycznym” pozwalającym określić stan narządów miednicy małej. Można też łatwo stwierdzić, czy coś uciska pęcherz (np. powiększony gruczoł krokowy), oraz określić, ile moczu zostaje w pęcherzu po jego opróżnieniu (stanowi to pośredni dowód na istnienie zaburzeń w odpływie moczu).
Jak wygląda badanie?
Badanie jest szybkie, niebolesne i mało kłopotliwe. Rozbieramy się, odsłaniając odpowiednią część ciała (brzuch itp.), i kładziemy na leżance w sposób wskazany przez osobę przeprowadzającą badanie “na wznak” lub na lewym czy prawym boku. Lekarz pokrywa skórę albo głowicę aparatu żelem (może być to jedyny przykry moment, gdyż żel bywa zimny). Potem już tylko wykonujemy polecenia (np. nabieramy i zatrzymujemy na dłuższy czas powietrze). Wyjątkowo możemy odczuwać jakiś ból, gdy zostanie silniej naciśnięte głowicą miejsce, które nas boli. USG może trwać od 5 minut do jednej godziny – w zależności od rodzaju diagnozowanego narządu.
Po badaniu wycieramy się z żelu i czekamy na wynik, który otrzymujemy po kilku minutach.
Czy USG jest szkodliwe?
Nawet najprostszy zabieg jest zawsze obarczony pewną dozą ryzyka. W przypadku USG nie jest ono zbyt duże. Energia fal ultradźwiękowych jest niewielka, dlatego możliwość uszkodzenia narządów wewnętrznych jest znikoma.
Pracownia Densytometryczna
W Pracowni Densytometrycznej znajduje się densytometr Horizon Wi firmy Hologic.
Badanie densytometryczne to rodzaj badania rentgenowskiego, które pozwala ocenić gęstość mineralną kości, dzięki któremu można oszacować zagrożenie złamaniami, a także dobrać odpowiedni rodzaj terapii. Dzięki densytometrii można wykryć osteoporozę we wczesnym etapie jej rozwoju, a także określić stopień jej zaawansowania oraz monitorować leczenie.
Jak przebiega badanie gęstości kości?
Badanie densytometryczne wykonywane jest z użyciem aparatu densytometrycznego. To stół, pod którym umieszczona jest mikrolampka rentgenowska, a powyżej niego ramię aparatu ze specjalnym czujnikiem promieniowania. Pacjent przyjmuje na stole pozycję leżącą lub siedzącą (przy badaniu kości przedramienia). Promieniowanie wysyłane jest przez miniaturową lampę RTG do czujnika, który mierzy jego natężenie po przejściu przez ciało, a tym samym oblicza masę kości.
Densytometria trwa około kilku minut. Nie wymaga specjalnego przygotowania. Nie jest konieczne, aby pacjent był na czczo, lecz na dobę przed nią zalecane jest odstawienie suplementów diety z wapniem. Osoba badana powinna leżeć nieruchomo, nie może mieć na sobie biżuterii oraz ubrań z metalowymi dodatkami, np. z guzikami czy suwakami. Należy zawiadomić lekarza o wcześniejszych badaniach z użyciem środków kontrastujących. Utrudnieniem w przeprowadzeniu oględzin mogą być duże protezy. Nie można być też w ciąży.
Najbardziej miarodajna jest densytometria szyjki kości udowej (biodra) oraz (w drugiej kolejności) odcinka lędźwiowego kręgosłupa (zmiany zwyrodnieniowe czasem mogą zaburzać wynik, ponieważ pojawiają się tutaj najszybciej). Zaleca się realizowanie badania gęstości kości na tym samym aparacie lub chociaż na aparacie tej samej firmy. Wykonywanie ich na różnych urządzeniach nie daje podstawy do porównania wyników.
System Zapewnienia Jakości
Zakład Diagnostyki Obrazowej uczestniczy w szkoleniach z zakresu Zapewnienia Jakości w Pracowni Rentgenowskiej i Ochrony przed promieniowaniem jonizującym mających na celu zwiększenie efektywności wykonywanych badań, a także zwiększenie ochrony zdrowia pacjenta.
Zgodnie z Ustawą z dnia 29 listopada 2000 r. Prawo atomowe (t. jedn. Dz. U. z 2021 r., poz. 1941) w Zakładzie Diagnostyki Obrazowej wykonywane są codzienne i okresowe testy parametrów fizycznych wszystkich aparatów rentgenowskich. Aparatura rtg w Zakładzie Diagnostyki Obrazowej poddawana jest również raz w roku testom specjalistycznym wykonywanym przez akredytowane jednostki.
 UWAGA!
UWAGA!
Jeśli istnieje prawdopodobieństwo, że jesteś w ciąży – koniecznie powiadom o tym lekarza, operatora aparatu lub inną osobę z personelu zakładu PRZED wykonaniem badania rtg !!!